- 専門外来で診察、治療方針を決定しています
- 当院では年間約90眼のペースで手術しています
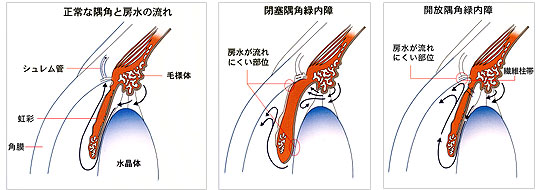
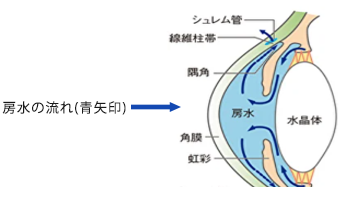
房水の流れ
房水とは、膜の中にある、栄養を運んだり目の硬さ(眼圧)を維持するための液体です。
緑内障は、この房水の流れにくい場所によって、閉塞隅角緑内障と開放隅角緑内障の2つに分けられます。
※参考資料:医薬ジャーナル社より
原発性開放隅角緑内障・正常眼圧緑内障
緑内障は視神経が徐々に欠落して視野が狭くなっていき、最後失明にいたる場合もある疾患です。眼は一定の圧力(かたさ)で眼球という形を保っています。
この圧力を眼圧といい21mmHg未満の方が多いと言われています。かつては眼圧が高い=緑内障と言っていましたが、むしろ眼圧が正常な人でも緑内障の方が60~70%と言われています。
眼圧を下げることが進行予防に最も重要な治療です。そめため治療はまず点眼にて眼圧を下げることを行い、眼圧の目標値を設定します。例えば無治療時の眼圧の20~30%減、又は緑内障の進行度によって19mmHg以下・15mmHg以下・12mmHg以下に設定します。
この目標値に達する様、点眼をまず1種類から初め眼圧の下がりが悪ければ作用の違う点眼を追加していきます。点眼が2種類以上の時は1つを点眼した後、次の2つ目は5分ぐらいあけて点眼するようにして下さい。
治療の目標は今ある視野を保つことで、良くなるものではありません。つまり視野を改善するのではなく視野障害があってもー生不自由なく過ごせる様にするのが目的と考えて下さい。
また進行してもゆっくりですので、今日・明日に見えなくなってしまう疾患ではありません。目薬で視野の悪化があれば手術もしくはレーザー治療を行う場合もあります。また眼圧のコントロールがうまくできているかチェックするため、一ケ月に一度の眼圧の検査と6ケ月に一度の視野検査・視神経の検査をします。
視野のイメージ図

| 初期 | 暗点(見えない点)が目の中心をやや外れたところにできます。 |
|---|---|
| 中期 | 視野の欠損が(見えない範囲)が、暗点の拡大により広がり始めます。 |
| 後期 | 暗点がさらに広がり、視野(見える範囲)は狭くなり視力低下が起こります。 |
緑内障の治療について
点眼薬治療では眼圧の下がりが悪く、視野の悪化があれば手術もしくはレーザー治療をおこないます。
MIGS(低侵襲緑内障手術)
これまでの緑内障手術は、トラベクレクトミー(線維柱帯切除術)などの濾過手術が代表的なものでした。
トラベクレクトミーなどは、眼圧下降効果は優れていますが、手術侵襲(手術による身体や眼の負担)が大きいものです。
近年注目されているMIGS(micro invasive glaucoma
surgery)は、これまでの手術に比べて眼圧下降効果は少ないものの、手術時間は短く抑えられ、低侵襲で合併症が少なく安全性の高い緑内障手術の総称です。
MIGSによって最小限の侵襲で治療し、濾過手術の必要な症例を少しでも減らすことが期待されますが、眼圧下降が不十分なときは、トラベクレクトミー(線維柱帯切除術)が必要になることもあります。
日本国内で使用可能なMIGSは流出路再建術である
- トラベクトーム
- カフークデュアルブレード
- マイクロフックトラベクロトミー眼内法
- スーチャートラベクロトミー
- iStent
- iStent inject W
の6種類があります。
トラベクトーム
線維柱帯を電気メスで焼灼切開・除去し、房水の流れをよくして眼圧を下げる手術です。
メリット
- 灌流システムが搭載されているため、前房消失の心配がなく視認性が良好な状態で手術ができる
- プラズマで線維柱帯の切除をするため出血が少ない
- トラベクトーム手術単体、白内障手術併用どちらも可
デメリット
- 術後の前房出血
- 一過性の眼圧上昇
- 専用のライセンスを取得したDrしか施術できない
- 専用の機材が必要なため施術できる施設が限られる
カフークデュアルブレード
平行した2枚の刃がついた器具で線維柱帯を帯状に切除切開し、房水の流れをよくして眼圧を下げる手術です。
メリット
- 帯状に切開するため術後の再閉塞のリスクが少ない
- カフークデュアルブレード手術単体、白内障手術併用どちらも可
デメリット
- 術後の前房出血
- 一過性の眼圧上昇
マイクロフックトラベクロトミー
線維柱帯切開用のマイクロフックで線維柱帯を裂くように切開し、房水の流れをよくして眼圧を下げる手術です。
メリット
- 器具が細いため操作性が優れ、広範囲の切開が可能
- マイクロフックトラベクロトミー手術単体、白内障手術と併用どちらも可
デメリット
- 術後の前房出血
- 一過性の眼圧上昇
スーチャートラベクロトミー眼内法
線維柱帯を一部切開し、切開した部分からナイロン糸をシュレム管内に通糸する。糸を引き抜くことで線維柱帯を切開し、房水の流れをよくして眼圧を下げる手術です。
メリット
- 一度に広範囲の切開ができる
- スーチャートラベクロトミー眼内法手術単体、白内障手術と併用どちらも可
デメリット
- 術後多量の前房出血が起こる場合がある
- 一過性の眼圧上昇
iStent , iStent inject W
チタン製の眼内ステント(管)を線維柱帯に挿入し、房水の通り道をつくることにより流れをよくし眼圧を下げる手術です。
メリット
- 術後低眼圧になるリスクが少ない
- 繊維柱帯を大きく切開する術式よりも出血が少ない
デメリット
- 白内障手術と同時に行わないと保険適応にならない
- 術後の前房出血
- 専門のトレーニングを受講したDrしか施術できない
- ※iStentは1本、iStent inject Wは2本まで線維柱帯に挿入することが可能。
- ※当院ではトラベクトームを行っております。
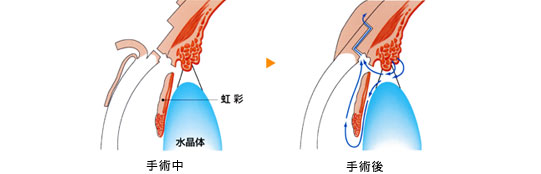
トラベクレクトミー(繊維柱帯切除術)
結膜の下に通路を作り、そこから房水が流れるようにして眼圧の低下をはかる手術です。
作った通路を塞がりにくくするため、わざと傷の治りを遅らせる薬(マイトマイシンC)を術中に切開創に塗布します。こうすることで、治療効果を維持させることができます。
しかし、眼圧が下がりすぎることにより、視野狭窄が進行してしまうこともあるため、切開創はきつめに縫合します。また、術後は定期的に眼圧を測定し、眼圧があがっているようであれば、切開創を縫合してある糸をレーザーによって切除し、房水の流れを調節することで眼圧のコントロールをはかっていきます。
※参考資料:日本アルコン株式会社 図解「緑内障ガイド」より
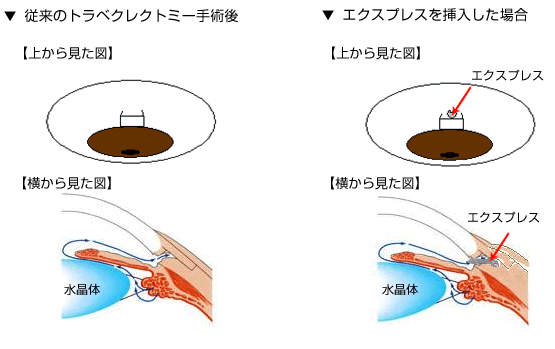
★アルコン エクスプレス™ 緑内障フィルトレーションデバイス
使用目的・効能または効果
眼圧を低下させるために眼内の房水を眼外に流出させる線維柱帯切除術(トラベクレクトミー)において房水流出経路の役割を果たす管のようなものです。
点眼薬・内服薬治療やレーザー治療などの治療法によっても十分な眼圧下降が得られない緑内障の方の眼圧下降に使用します。

特徴
- 線維柱帯切除術(トラベクレクトミー)と同等の眼圧下降効果が得られる。
- 手術中の眼圧変動が小さく、手術時間を短縮できる。
- 虹彩切除や強膜創作成が必要ないため術後の炎症や前房出血のリスクが軽減でき、低眼圧、脈絡膜滲出、脈絡膜剥離などの合併症も軽減します。
- 線維柱帯切除術(トラベクレクトミー)に比べ術後早期の視力回復が得られる。
手術手順
- ①線維柱帯切除術(トラベクレクトミー)の術式に準じて開窓前まで手順を進めます。
- ②25G針で前房内へ軌道を切開します。
- ③眼灌流液で本体を緩め、動きを滑らかにします。
- ④本体を前房内へ穿刺します。
- ⑤デリバリーシステムの操作ボタンを押し、デリバリーシステムワイヤを押し込むとデリバリーシステムワイヤ先端部が引っ込み本体が外れます。
- ⑥デリバリーシステムを静かに引き抜き、本体の位置および房水の流出を確認します。
- ⑦線維柱帯切除術(トラベクレクトミー)の術式に準じて強膜弁と結膜を縫合します。
手術時間は15分から20分程度です。
トラベクトーム(線維柱帯切開術)
開放隅角緑内障に対する手術の1つです。電気メスの先端の電極から発生するプラズマで電気焼灼することによって、線維柱帯の一部を切開・除去し、房水の流れをよくして眼圧を下げることが出来ます。
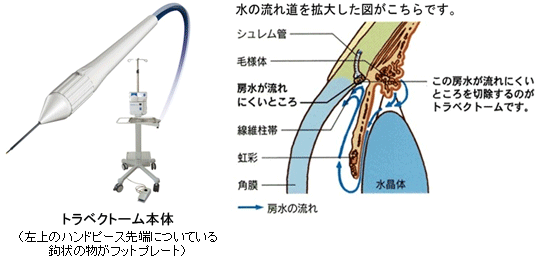
手術内容
- ①点眼麻酔をします。
- ②耳側角膜を1.7㎜切開します。(図1参照)
- ③粘弾性物質を注入します。
- ④トラベクトームを挿入します。(図2参照)
- ⑤隅角鏡で確認しながら鼻側線維柱帯まで進めます。(図3参照)
- ⑥フットプレートの先端をシュレム管に挿入し、吸引・電気焼灼をしてゆっくりと動かしながら線維柱帯を切除していきます。(図4参照)
※時計回り、及び反時計回りに各45~60°ほど切除し、全体で90~120°切除します。
(白内障同時手術の場合はその後切開創を必要に応じて拡大し、超音波乳化吸引および眼内レンズ挿入を行います。 - ⑦その後眼内に残存している粘弾性物質、および逆流性出血を除去し、必要に応じて角膜を10-0ナイロン糸で縫合して手術終了となります。
手術時間は約10分程度です。
特徴
- ①トラベクレクトミーに比べ、トラベクトームは眼圧下降効果は低い。(ロトミーとは同じくらい)よって、トラベクトーム術後さらに下降が必要な場合にはトラベクレクトミーを行う。
- ②角膜切開からのアプローチなので結膜・強膜の温存可能。そのため、後からトラベクレクトミーがやりやすい。(侵襲性の度合いとしては、高い方からトラベクレクトミー>ロトミー>トラベクトームである)
- ③術者にとっては、従来の緑内障手術に比べて手技が容易。
- ④白内障と緑内障を同時に手術することが可能。
- ⑤トラベクレクトミーやロトミーに比べて合併症が少ない。
プリザーフロマイクロシャント
プリザーフロマイクロシャント手術とは、緑内障手術の術式の1つです。
目の中には房水(目の栄養水)が流れていますが、線維柱帯という房水の排水口の流れが悪くなると目の中に房水が溜まり、眼圧が上がります。
そのことにより視神経がだんだん痛み、視野狭窄や視力低下といった症状が出てきます。
視神経の痛みは回復をしないため一度失われた視野や視力は元に戻すことができません。よってより眼圧を下げることが視神経の障害を遅らせる唯一の方法であり、点眼やレーザー治療によって十分な効果が得られない場合に手術の適応となります。
当院ではトラベクレクトミー、トラベクトームといった術式の他に、新たにより低侵襲に手術が施行できるとして2022年に承認されたプリザーフロマイクロシャントという器具を使った手術を行っています。
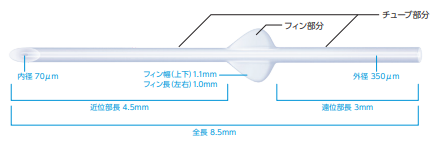
プリザーフロマイクロシャントとは全身8.5mm、外径0.35mm、内径0.07mmのチューブ状のデバイスであり、冠動脈ステントへの使用実績がある「SIBS」という樹脂素材でできています。現在までに拒絶反応のような例はありません。
手術の方法
眼球の壁に新しい房水の流れ道をつくり、房水を目の外へ流すことによって眼圧を下げます。
- ①目に麻酔をした後、プリザーフロマイクロシャントを入れるためにテノン嚢及び結膜(白目の表面)を一部剝がし、専用ナイフで挿入路を作ります。(図1)
- ②挿入路にプリザーフロマイクロシャントを入れ留置することで房水が流れる新たな通路を作ります。その通路により房水が眼内から結膜下に流れます。(図2)
- ③手術の途中でマイトマイシンという薬を塗り、房水の通路が塞がらないようにします。
- ④最後にテノン嚢及び結膜を糸で縫合して房水が貯留する濾過胞と呼ばれる袋(図3)を完成させます。
図1
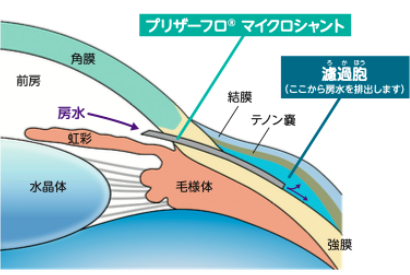
図2
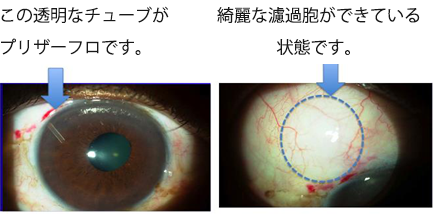
プリザーフロマイクロシャントの特徴
- レクトミーと違い、強膜を薄く削いだり隅角を切り取ったりする必要がなく、虹彩切除も不要のため低侵襲性であり、より短時間で手術することができます。
- 術後炎症が少なく、出血も少ない。
- 従来の手術では切り取る房水の排水管の大きさの違いで術後の眼圧にばらつきがありましたが、プリザーフロマイクロシャントはチューブ内のトンネルの大きさが一定のためほぼ安定した眼圧が得られます。またトンネルが細いことで眼圧の下がりすぎが少ないことも利点とされています。
ただし、術後炎症の程度や出血しやすい体質の場合には低確率ではありますがチューブが詰まる可能性もあります。その場合はプリザーフロマイクロシャントを入れ替えたり、同じ場所に別の術式であるレクトミーをやり直すことが可能です。
また強膜がとても薄い場合にはプリザーフロマイクロシャントがどうしても挿入できない、又は入れるのが危険であるという事もありますので、その場合にはレクトミーに切り替える場合もあります。
合併症について
従来の手術方法よりも出る確率は低いとされている症状もありますが、皆無ではありませんので手術を受ける際には理解していただきたいものになります。
- 出血:白目の出血は1~2週間ほどで無くなります。
- 低眼圧 *眼圧上昇 *濾過胞炎・眼内炎 *白内障の進行 *眼瞼下垂
- 術後乱視 *ドライアイ
まだ日本で手術が始まって数十年の実績があるトラベクレクトミーと比べるのは早計かもしれません。しかし、レクトミーと比べて眼圧下降の効果は劣るようですが、術後出血・低眼圧・視力低下・術後乱視ははるかに少なく、濾過胞が厚いため術後の眼内炎も少なくなる可能性があります。いずれレクトミーに取って代わるかもしれない新しい手術です。
SLT(選択的レーザー繊維柱帯形成術)
原発開放隅角緑内障、嚢性緑内障、高眼圧症などで、点眼だけでは不十分な症例に対して点眼薬治療と併せて行います。
Qスイッチ半波長レーザーを繊維柱帯に照射し、繊維柱帯細胞を活性化させ、房水の流れを良くして眼圧の低下をはかる治療法です。このレーザーは、繊維柱帯の構造に変化を与えるALT(アルゴンレーザー繊維柱帯形成術)と違い、色素細胞のみを選択的に破壊し無色素細胞を活性化させるという特徴があります。このことから、このレーザーは何回も照射することが可能であり、その分長期間にわたり眼圧をコントロールすることが出来ます。治療効果としては、60~70%の割合で効果があると言われており、レーザー後の眼圧の降下率は最大で20%程度といわれています。術後すぐに効果を表す例から、1~2ヶ月して効果を表す場合もあり、また術後6ヶ月までは眼圧の下がる可能性があると言われています。
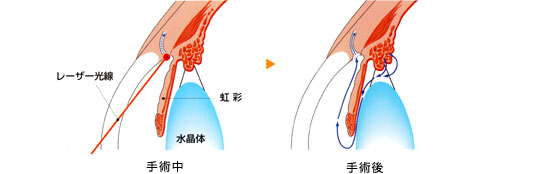
※参考資料:日本アルコン株式会社 図解「緑内障ガイド」より
レーザーイリドトミー(レーザー虹彩切開術)
閉塞隅角緑内障に対して行う治療法です。緑内障の急性発作を起こした場合、あるいは将来、起こす可能性のある狭隅角眼に対して行います。虹彩にレーザー(マルチカラーレーザーorYAGレーザー使用)をあてて穴をあけ、房水の流れを良くして眼圧の低下をはかります。また、急性発作の場合は、薬物治療(眼圧をさげる点滴)をして出来る限り眼圧を下げたあとに、このレーザー治療を行います。しかし、最近ではレーザーによる内皮障害が問題とされ、レーザー治療ではなく白内障の手術をして根本的に治す方が良いといわれています。
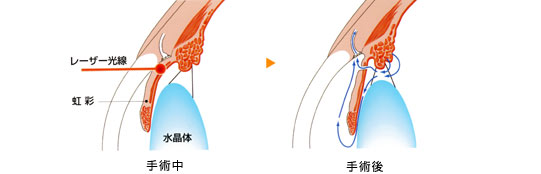
※参考資料:日本アルコン株式会社 図解「緑内障ガイド」より
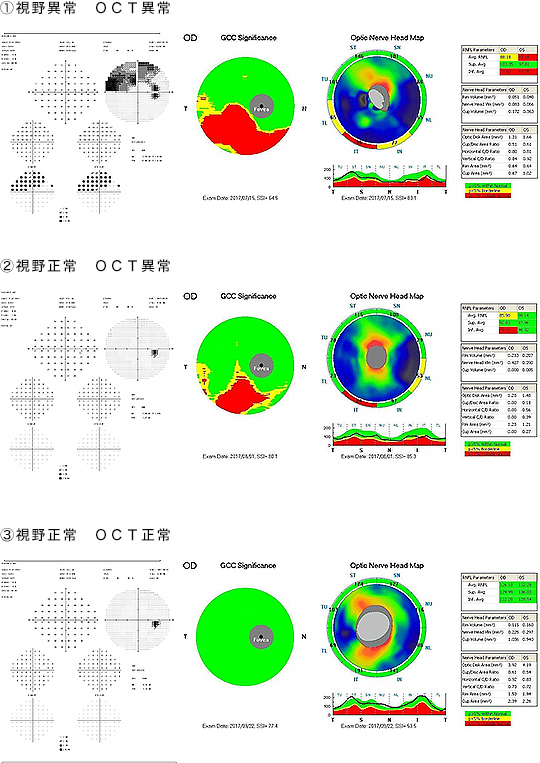
前視野緑内障(Preperimetoric glaucoma:PPG)
視神経に緑内障性の異常が認められるものの、視野異常が認められない状態のことです。(図②)視野異常がないために緑内障と診断されないが、将来的に緑内障に移行する可能性がある状態を言います。早期発見には、神経線維の異常を検出することが重要となります。そこで重要な検査が光干渉断層計(OCT)です。この検査で視神経乳頭の陥凹の程度や神経線維層の厚みを調べることが出来ます。また、眼圧が15mmHgの方は治療をすすめ、14mmHg以下の方は経過観察していきます。その結果をもとに今後の治療について医師と決めていきます。